Україна обрала для себе дворівневу модель системи охорони здоров’я. Та чи справді вона така? Як усунути дисбаланс у розвитку центрального та периферійного рівнів системи. Про це розповідає Вадим Терентюк, керівник напрямку розробки ЕМСІ.
Різні країни світу, що вже давно стали на шлях цифрової трансформації своїх систем охорони здоров’я, працюють за різними моделями цих самих систем. Централізовані (здебільшо скандинавські країни), гібридні (Європа), децентралізовані та інтероперабельні (США). Кожна із цих моделей має свої особливості, переваги і недоліки, які виявили в процесі роботи та коригують відповідно до потреб галузі та особливостей побудови системи охорони здоров’я, її фінансування та технічних умов.
Дворівнева модель: у чому суть
Україна обрала для себе дворівневу модель електронної системи охорони здоров’я (ЕСОЗ). Сутність такої архітектури: є два рівні центральний та периферійний. Центральний – це центральна база даних державного рівня (ЦБД), а периферійний це медичні інформаційни системи (МІС).
ЦБД накопичує дані, які передаються до спільного центрального сховища та є доступними для МОЗ, НСЗУ та інших надавачів медичних послуг, які зареєстровані в ЕСОЗ.
МІС – це периферійна відносно до ЦБД частина ЕСОЗ та власне місце зберігання інформації для закладів охорони здоров’я. Саме МІС є тим інструментом, який має вирішувати локальні питання для пацієнтів, управлінців та медичних працівників в закладах охорони здоров’я. Втім, по факту чи є ЕСОЗ справді зараз збалансованою дворівневою? Скажемо більше, вона такою ніколи й не стане, якщо ми не змінимо підхід до розбудови. І пояснимо вам чому.
Україна останньою з-поміж цивілізованих країн долучилася до цього процесу, і зараз ми лише на перших стадіях побудови ЕСОЗ. За основу ми взяли дворівневу модель, що структурно складається з двох основних компонентів: центрального та периферійного.
У чому її суть в ідеалі?
Все просто – у збалансованому і синхронному розвитку обох компонентів.
Дворівнева чи центроцентрична: якою є система охорони здоров’я сьогодні
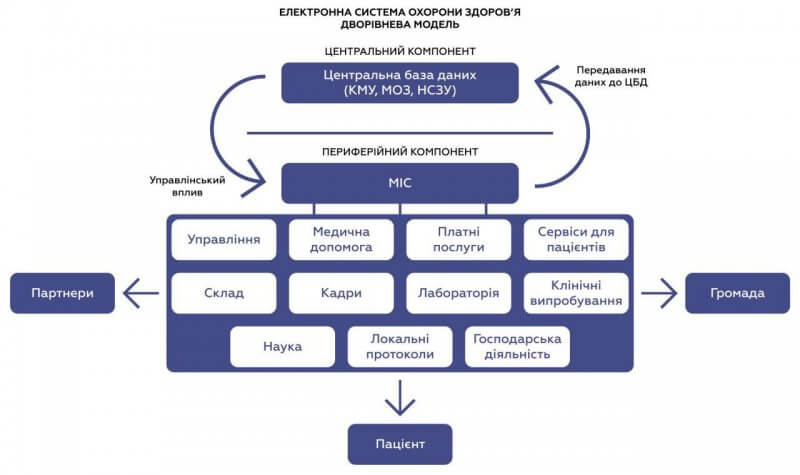
Центральний компонент – державний рівень – акумулює та зберігає медичну інформацію в ЦБД. Це виключно та інформація, котра необхідна для управління системою охорони здоров’я в цілому: моніторингу та аналізу ключових показників роботи галузі та якості надання медичної допомоги, контролю за розподілом та використанням бюджетних коштів, що виділяються на утримання медичних закладів та інших галузевих установ.
Інформація до центрального компоненту потрапляє безпосередньо від медичних закладів через медичні інформаційні системи. Впевнено можна сказати, що центральний компонент – держава – нині почала задовольняти свої потреби у даних. Так і має бути. Той, хто фінансує (НСЗУ) та керує галуззю (МОЗ), має право контролю на цільове та раціональне використання коштів та індикаторів системи. Слід зауважити, що в сучасних умовах всі без виключення системи охорони здоров’я мають дефіцит фінансово-матеріальних ресурсів та жодна з них не є досконалою.
Отже, ключовим завданням державного рівня є найбільш ефективне використання дефіцитних ресурсів в галузі. ЕСОЗ на центральному рівні – той незамінний інструмент, який дозволяє керувати ресурсами на рівні системи та отримувати необхідні цільові показники здоров’я населення за наданий бюджетом фінансовий ресурс в сучасний спосіб.
А що ж периферійний компонент – МІС?
Периферійний компонент ЕСОЗ – це локальний рівень, який забезпечують МІСи. МІС – це інструмент з двома завданнями.
Перше – передати дані до ЦБД. Друге – забезпечити накопичення та обробку інформації для локального рівня. Зараз заклади охорони здоров’я майже на 100% сфокусовані на тому, аби збирати та передавати до ЦБД eHealth запитувану державою інформацію, бо від цього залежить/буде залежати їхнє фінансування з НСЗУ. Разом з тим, дані, котрі потрібні самим медзакладам для ефективного управління організацією та процесами, залишаються без достатньої уваги. Вони не акумулюються, не систематизуються, не аналізуються і не використовуються для поліпшення роботи периферійного рівня системи охорони здоров’я.
Адже навіть не спеціалісту в галузі управління охороною здоров’я, зрозуміло, що в ЗОЗ необхідна інформація, в тому числі на законодавчому рівні, яка за жодних умов не потрібна ЦБД. Наприклад, розклад роботи медичних працівників, анестезіологічна карта, протоколи інтенсивного нагляду. Тобто ті, які є важливими для надання медичної допомоги і одночасно не є джерелами інформації для системи ОЗ.
На локальному рівні є чимало процесів, які мають бути автоматизовані, та безліч різних даних, які мають оброблятися. Мова зараз про роботу лабораторій, наукових підрозділів, сервісів для пацієнтів, а також суто адміністративних процесів – управління складом, ліжкофондом, кадрами, документообігом тощо. Ця інформація вкрай важлива не тільки для керівників, які вже зацікавлені у підвищенні ефективності роботи свого медзакладу, але й для місцевих органів самоврядування, через які громада здійснює контроль за діяльністю цих установ. Парадокс полягає в тому, що аби ефективно використовувати фінансові ресурси, які надходять із державного бюджету, необхідна ефективна та всеосяжна інформатизація локального рівня на базі переважно МІС і не тільки.
На ділі розвитку локального рівня ЕСОЗ приділяється мало уваги. Цифрова трансформація периферійного компоненту обмежується лише збиранням інформації на задоволення потреб центрального.
У результаті отримуємо дисбаланс у розвитку двох компонентів. То чи можемо ми говорити про те, що наша модель системи охорони здоров’я дворівнева? Так, формально – дворівнева за архітектурою. Але за управлінським принципом маємо “асиметрично дворівневу” або й взагалі “центроцентричну” ЕСОЗ.
Як виправити ситуацію
Перше. Час вже на законодавчому рівні чітко визначити, яка медична інформація має передаватися до центрального компоненту, а яка може або в обов’язковому порядку має збиратися та використовуватися медичними закладами для ефективного управління установою. На жаль, до цього часу не визначено розмежування саме для клінічної інформації – яка частина є для ЦБД, а яка може зберігатись локально в ЗОЗ. Частина такої інформації (яка зберігається в ЗОЗ) є і буде унікальною для закладів охорони здоров’я, бо несе в собі професійні, управлінські, клінічні та культурні особливості колективу медиків, дає можливість надавати кращі та унікальні медичні і сервісні послуги для пацієнтів. Що відповідно призводить до конкуренції.
Друге. Дати визначення інформаційних систем та баз даних на локальному рівні. Зараз маємо таку ситуацію: вища мета МОЗ/НСЗУ – поліпшити показники загального здоров’я населення, що є індикатором рівня розвитку держави. Однак, доки рівень якості медичних послуг не покращиться на периферійному рівні, про досягнення цих показників говорити марно. Це ж одне й те саме.
Третє. Керівникам медзакладів час зрозуміти, що трансформація системи охорони здоров’я, це також і трансформація свідомості, відмова від застарілих підходів до управління установою. Ми, як розробники медичних інформаційних систем, надаємо сучасні інструменти для управління медичною організацію відповідно до світових стандартів. Потрібна лише їхня воля ними скористатися та вивести діяльність медзакладу на якість надання послуг населенню на зовсім інший рівень.
Доки усе це не буде реалізовано, дворівнева електронна система охорони здоров’я, де медики застосовують сучасні підходи до лікування, лікарні надають повний спектр якісних медичних послуг та відповідні умови для пацієнтів – так і залишиться утопією.
І ще. Зараз відбувається галасу навколо технічних особливостей розбудови ЕСОЗ, здебільшого центрального компоненту. Якщо відкинути всі заполітизовані складнощі розвитку ЕСОЗ (які безумовно тільки шкодять), то можна впевнено стверджувати, що система тільки будується. Є проблеми. Без них ніяк. Але попереду, ще стабілізація і безперервний розвиток і центрального, і периферійного компонентів ЕСОЗ.