Украина выбрала для себя двухуровневую модель системы здравоохранения. Но действительно ли она такая? Как устранить дисбаланс в развитии центрального и периферийного уровней системы. Об этом рассказывает Вадим Терентюк, руководитель направления разработки ЭМСИ.
Разные страны мира уже давно встали на путь цифровой трансформации своих систем здравоохранения, работающих по разным моделям этих самых систем. Централизованные (преимущественно скандинавские страны), гибридные (Европа), децентрализованные и интероперабельные (США). У каждой из этих моделей свои особенности, преимущества и недостатки, которые обнаружили в процессе работы и корректируют в соответствии с потребностями отрасли и особенностями построения системы здравоохранения, ее финансирования и технических условий.
Двухуровневая модель: в чем суть
Украина выбрала для себя двухуровневую модель электронного здравоохранения. Сущность такой архитектуры: есть два уровня центральный и периферийный. Центральный — это центральная база данных государственного уровня (ЦБД), а периферийный — медицинские информационных системы (МИС).
ЦБД накапливает данные, которые передаются в общее центральное хранилище и доступны для Минздрава, НСЗУ и других поставщиков медицинских услуг, которые зарегистрированы в электронной системе здравоохранения.
МИС — это периферийная относительно ЦБД часть электронной системы здравоохранения и свое место хранения информации для учреждений здравоохранения. Именно МИС является тем инструментом, который должен решать локальные вопросы для пациентов, управленцев и медицинских работников в учреждениях здравоохранения. Впрочем, является ли электронная система здравоохранения сейчас действительно сбалансированной двухуровневой? Скажем больше, она такой никогда и не станет, если мы не изменим подход к развитию. И объясним вам почему.
Украина последней среди цивилизованных стран присоединилась к этому процессу, и сейчас мы только на первых стадиях построения eHealth. За основу мы взяли двухуровневую модель, структурно состоящую из двух основных компонентов: центрального и периферийного.
В чем ее суть в идеале?
Все просто — в сбалансированном и синхронном развитии обоих компонентов.
Двухуровневая или центроцентрическая: какова система здравоохранения сегодня
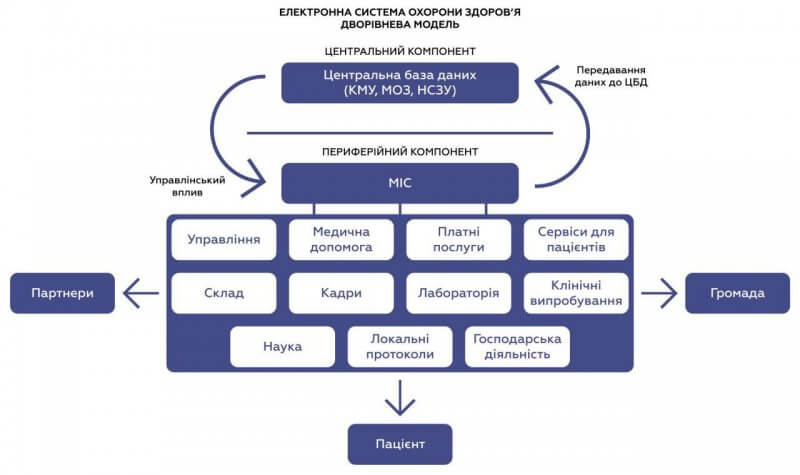
Центральный компонент — государственный уровень — аккумулирует и сохраняет медицинскую информацию в ЦБД. Это исключительно та информация, которая необходима для управления системой здравоохранения в целом: мониторинга и анализа ключевых показателей работы отрасли и качества оказания медицинской помощи, контроля за распределением и использованием бюджетных средств, выделяемых на содержание медицинских и других отраслевых учреждений.
Информация в центральный компонент попадает непосредственно из медицинских учреждений через медицинские информационные системы. Уверенно можно сказать, что центральный компонент — государство — сейчас начало удовлетворять свои потребности в данных. Так и должно быть. Тот, кто финансирует (НСЗУ) и руководит отраслью (МЗ), имеет право контроля за целевым и рациональным использованием средств и индикаторов системы. Следует заметить, что в современных условиях все без исключения системы здравоохранения имеют дефицит финансово-материальных ресурсов и ни одна из них не является совершенной.
Итак, ключевой задачей государственного уровня является наиболее эффективное использование дефицитных ресурсов в отрасли. eHealth на центральном уровне — незаменимый инструмент, который позволяет управлять ресурсами на уровне системы и получать необходимые целевые показатели здоровья населения за предоставленный бюджетом финансовый ресурс.
А что же периферийный компонент — МИС?
Периферийный компонент eHealth — это локальный уровень, который обеспечивают МИСы. МИС — это инструмент с двумя задачами.
Первая — передать данные в ЦБД. Вторая — обеспечить накопление и обработку информации для локального уровня. Сейчас учреждения здравоохранения почти на 100% сфокусированы на том, чтобы собирать и передавать в ЦБД eHealth запрашиваемую государством информацию, поскольку от этого зависит/будет зависеть их финансирование из НСЗУ. Вместе с тем, данные, которые нужны самим медучреждениям для эффективного управления организацией и процессами, остаются без достаточного внимания. Они не аккумулируются, а не систематизируются, не анализируются и не используются для улучшения работы периферийного уровня системы здравоохранения.
Ведь, даже не специалисту в области управления здравоохранением, понятно, что в медучреждениях есть информация, которая ни при каких условиях не нужна ЦБД. Например, расписание работы медицинских работников, анестезиологическая карта, протоколы интенсивного надзора. То есть те данные, которые важны для оказания медицинской помощи и одновременно не являются источниками информации для системы здравоохранения.
На локальном уровне есть много процессов, которые должны быть автоматизированы, и множество различных данных, которые должны обрабатываться. Речь сейчас о работе лабораторий, научных подразделений, сервисов для пациентов, а также чисто административных процессов — управление кадрами, койкофондом, складом, документооборотом и тому подобное. Эта информация крайне важна не только для руководителей, которые уже заинтересованы в повышении эффективности работы своего медучреждения, но и для местных органов самоуправления, через которые общество осуществляет контроль за деятельностью этих учреждений. Парадокс заключается вот в чем: чтобы эффективно использовать финансовые ресурсы, которые поступают из государственного бюджета, необходима эффективная и всеобъемлющая информатизация локального уровня на базе преимущественно МИС и не только.
На деле развитию локального уровня электронной системы здравоохранения уделяется мало внимания. Цифровая трансформация периферийного компонента ограничивается только сбором информации на удовлетворение нужд центрального.
В результате получаем дисбаланс в развитии двух компонентов. Так можем ли мы говорить о том, что наша модель системы здравоохранения двухуровневая? Да, формально — двухуровневая по архитектуре. Но по управленческому принципу имеем «асимметрично двухуровневую» или вообще «центроцентрическую» eHealth.
Как исправить ситуацию
Первое. Пора уже на законодательном уровне четко определить, какая медицинская информация должна передаваться в центральный компонент, а какая может либо в обязательном порядке должна собираться и использоваться медицинскими учреждениями для эффективного управления организацией. К сожалению, до сих пор не определено разграничение именно для клинической информации — какая часть нужна для ЦБД, а какая может храниться локально в медучреждении. Часть такой информации есть и будет уникальной для учреждений здравоохранения, потому что несет в себе профессиональные, управленческие, клинические и культурные особенности коллектива медиков, дает возможность предоставлять лучшие и уникальные медицинские и сервисные услуги для пациентов. Что соответственно приводит к конкуренции.
Второе. Дать определение информационных систем и баз данных на локальном уровне. Сейчас сложилась такая ситуация: высшая цель МЗ/НСЗУ — улучшить показатели общего здоровья населения, которые являются индикатором уровня развития государства. Однако, пока уровень качества медицинских услуг не улучшится на периферийном уровне, о достижении этих показателей говорить бесполезно. Это же одно и то же.
Третье. Руководителям медучреждений пора понять, что трансформация системы здравоохранения, это также и трансформация сознания, отказ от устаревших подходов к управлению учреждением. Мы, как разработчики медицинских информационных систем, предоставляем современные инструменты для управления медицинской организацией в соответствии с мировыми стандартами. Нужна только их воля ими воспользоваться и вывести деятельность медучреждения и качество предоставления услуг населению на совершенно другой уровень.
Пока все это не будет реализовано, двухуровневая электронная система здравоохранения, где медики применяют современные подходы к лечению, больницы предоставляют полный спектр качественных медицинских услуг и соответствующие условия для пациентов — так и останется утопией.
И еще. Сейчас много шума вокруг технических особенностей развития eHealth, в основном центрального компонента. Если отбросить все политизированные трудности развития электронной системы здравоохранения (которые безусловно только вредят), то можно уверенно утверждать, что система только строится. Есть проблемы. Без них никак. Но впереди еще стабилизация и непрерывное развитие и центрального, и периферийного компонентов системы.